Cukrzyca to grupa chorób endokrynologicznych, które rozwijają się na skutek zakłócenia procesów wchłaniania glukozy i mają charakter przewlekły. Według szacunków WHO na tę patologię cierpi około pół miliarda ludzi na całym świecie. Prawidłowe i terminowe leczenie cukrzycy jest bardzo ważne dla pacjentów. Nie prowadzi do całkowitego wyleczenia z choroby, ale pozwala uniknąć poważnych powikłań i złagodzić objawy, zapewniając w ten sposób normalną jakość życia.
Powoduje
Mówiąc najprościej, przyczyny cukrzycy można opisać jako zmniejszenie wrażliwości komórek na hormon insulinę lub naruszenie jego wydzielania.
Trzustka syntetyzuje insulinę, która utrzymuje pożądany poziom cukru we krwi i zapewnia dopływ glukozy do komórek niemal wszystkich tkanek organizmu.
W cukrzycy procesy metaboliczne są zakłócone. Albo komórki trzustki nie wytwarzają już wystarczającej ilości insuliny (typ 1), albo organizm nie może jej właściwie wykorzystać (typ 2). W rezultacie glukoza zamiast przedostawać się do komórek, gromadzi się we krwi i moczu. U pacjenta występuje odpowiednio hiperglikemia i cukromocz.
Cukrzyca jest jedną z chorób wieloczynnikowych. Jego wystąpienie może być wywołane:
- choroby wirusowe;
- złe odżywianie;
- brak aktywności fizycznej;
- nadwaga, szczególnie w fazie otyłości;
- zmiany związane z wiekiem;
- picie alkoholu, przejadanie się;
- niekontrolowane stosowanie leków;
- nadciśnienie;
- inne patologie endokrynologiczne;
- urazy trzustki;
- wpływ stresu.
Prawdopodobieństwo rozwoju choroby w obecności jednego lub więcej czynników prowokujących zależy od dziedzicznych predyspozycji.
Objawy cukrzycy
Specyficznymi objawami choroby są:
- częste oddawanie moczu (wielomocz). W cukrzycy mocz jest uwalniany w dużych ilościach, ale bezboleśnie i głównie w ciągu dnia;
- ciągłe pragnienie spowodowane odwodnieniem;
- zwiększony apetyt, który na początku choroby może objawiać się atakami. Pacjentów zwykle przyciągają słodkie pokarmy składające się z prostych węglowodanów;
- zmiana wagi. Z powodu nadmiernego apetytu pacjenci często tracą na wadze w wyniku wzmożonego katabolizmu białek i tłuszczów.
Cukrzycy towarzyszą inne objawy:
- zmniejszona ostrość wzroku;
- drętwienie rąk i stóp;
- senność (szczególnie w ciągu dnia), osłabienie, silne zmęczenie i wzmożona potliwość nawet przy niewielkim wysiłku;
- problemy skórne (swędzenie, niegojące się rany, pojawienie się ciemnych grudek w niektórych obszarach ciała);
- suchość w ustach, zapalenie dziąseł, pogorszenie stanu zębów.
W pierwszym typie niedobór insuliny rozwija się szybko, a wymienione objawy szybko nasilają się i trudno je zignorować. U pacjentów z typem 2 choroba może przez długi czas przebiegać bezobjawowo, a nawet pojawiające się objawy mogą nie być tak wyraźne. Dlatego drugi wariant choroby często wykrywa się kilka lat po jej wystąpieniu.
Pacjent może nie wykazywać wszystkich objawów, ale tylko 2-3 z nich. Poza tym objawy hiperglikemii mogą mu dokuczać dopiero w pewnym stadium choroby, a wtedy organizm zdaje się przystosowywać do zwiększonego poziomu cukru i te odczucia znikają. Dlatego przy pierwszych oznakach cukrzycy ważne jest przeprowadzenie specjalnej diagnozy.
Rodzaje cukrzycy
Cukrzyca nie jest pojedynczą chorobą, ale grupą stanów patologicznych. Międzynarodowa klasyfikacja obejmuje kilka typów, ale u większości pacjentów diagnozuje się chorobę typu 1 lub 2. Często zdarza się także cukrzyca ciążowa, która pojawia się w czasie ciąży i może zagrażać zdrowiu kobiety i dziecka.
Cukrzyca typu 1
Cukrzyca typu 1 rozpoczyna się, gdy trzustka przestaje wytwarzać insulinę z powodu zniszczenia komórek beta. Z tego powodu w organizmie występuje absolutny niedobór tego hormonu, metabolizm węglowodanów zostaje zakłócony, a następnie cierpią inne procesy metaboliczne. Choroba zwykle rozpoczyna się przed 30. rokiem życia, często w dzieciństwie lub w okresie dojrzewania.
Ten typ choroby jest uwarunkowany genetycznie, a rozwój patologii następuje pod wpływem czynników zewnętrznych działających na układ odpornościowy.
Cukrzyca typu 2
Cukrzycę typu 2 diagnozuje się znacznie częściej niż typu 1. Mechanizm jego występowania jest inny: trzustka nadal wytwarza insulinę, ale glukoza nie dostaje się do komórek ze względu na upośledzoną wrażliwość na hormon. Jego ilość we krwi stale utrzymuje się na wysokim poziomie. Stan ten nazywany jest insulinoopornością.
Choroba rozwija się zwykle u osób dorosłych, często po 40-45 latach. Obecność nadwagi ma ogromne znaczenie dla wystąpienia choroby: według statystyk jest ona typowa dla ponad 80% pacjentów z tą diagnozą. W obecności tego czynnika bardziej prawdopodobne jest wystąpienie predyspozycji dziedzicznej, ponieważ z powodu nadmiaru masy tłuszczowej dochodzi do defektu receptorów insuliny.
U osób, które nie mają nadwagi, insulinooporność jest spowodowana innymi przyczynami, w tym chorobami endokrynologicznymi i niektórymi innymi.
Cukrzyca ciążowa
Ta patologia występuje u kobiet w ciąży z powodu zmniejszonej tolerancji glukozy. Jest to stan pośredni pomiędzy normalnością a cukrzycą, który zwykle ustępuje po porodzie. Należy go odróżnić od pierwotnego objawu typu 1 lub 2 wykrytego w czasie ciąży.
Kobiety zagrożone:
- nadwaga;
- powyżej 30 lat;
- przebyta ciężka zatrucie i gestoza, przewlekłe poronienie, urodzenie martwego dziecka, przewlekłe wady rozwojowe u dzieci podczas poprzednich ciąż;
- cierpiących na choroby układu krążenia i endokrynologiczne.
Cukrzyca u kobiet w ciąży może rozpocząć się bez tych czynników.
Patologia ta stwarza zagrożenie dla kobiet i dzieci, prowadząc nawet do stanów zagrażających życiu. Zagrożeniom i możliwym powikłaniom można zapobiec, utrzymując poziom cukru pod kontrolą.
Czynniki ryzyka
Liczne badania bezpośrednio wiążą prawdopodobieństwo rozwoju choroby z predyspozycjami genetycznymi. Jeśli jedno z rodziców choruje na cukrzycę typu 1, ryzyko odziedziczenia choroby wynosi 5%; jeśli oboje rodzice chorują, wzrasta do 20%. W przypadku osoby, której rodzice cierpią na chorobę typu 2, prawdopodobieństwo zachorowania wynosi około 80%, a w przypadku otyłości zbliża się do 100%.
Ale nawet jeśli masz bezpośrednich krewnych chorych na cukrzycę, możesz zapobiec wdrożeniu dziedzicznej predyspozycji, jeśli weźmiesz pod uwagę czynniki ryzyka i podejmiesz środki zapobiegawcze.
Otyłość wisceralna jest jednym z kluczowych czynników wywołujących rozwój cukrzycy. Nadwaga spowodowana jest niewłaściwą dietą, dużym spożyciem węglowodanów prostych, brakiem aktywności fizycznej, przyjmowaniem niektórych leków oraz zaburzeniami hormonalnymi (np. nadmiarem androgenów). Według międzynarodowych standardów otyłość wisceralną rozpoznaje się, gdy obwód talii wynosi powyżej 80 cm u kobiet i powyżej 94 cm u mężczyzn.
Inne czynniki związane ze stylem życia obejmują palenie, nadużywanie alkoholu i długotrwałe narażenie na stres.
Inne choroby
Zagrożone są kobiety z zespołem policystycznych jajników, a także osoby obu płci z chorobami układu krążenia i endokrynologicznymi.
Wiek
Przy pozostałych czynnikach ryzyko zachorowania na cukrzycę typu 2 wzrasta u osób powyżej 45. roku życia.
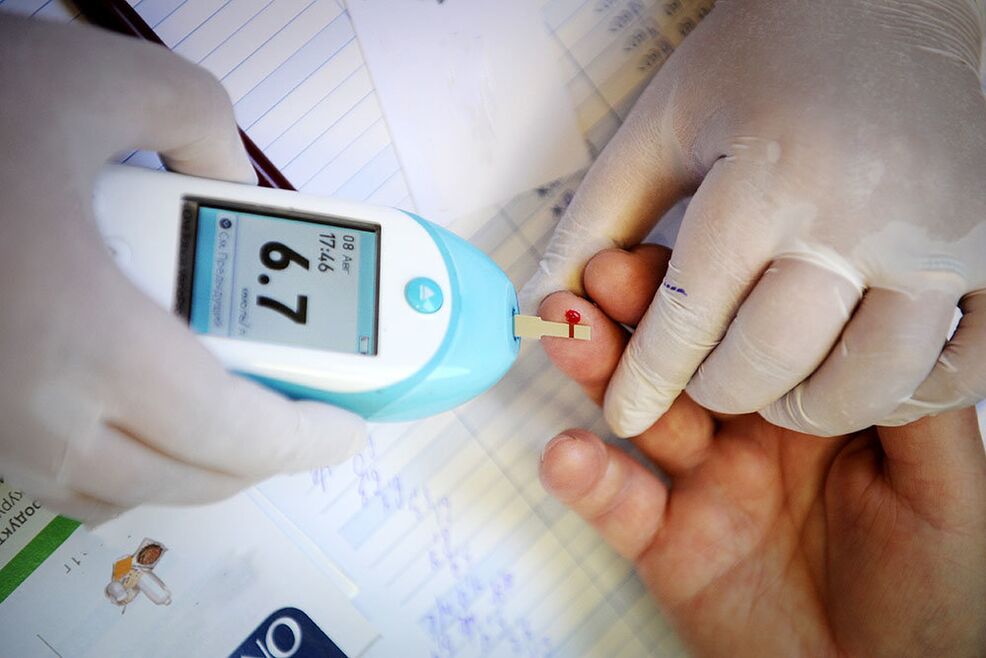
Metody diagnostyczne
Najbardziej wiarygodną metodą diagnozowania cukrzycy są badania laboratoryjne. Pierwszą rzeczą, która pozwala podejrzewać chorobę, jest wyższy niż zwykle poziom cukru we krwi (na czczo ponad 6, 1-7, 0 mmol/l, a 2 godziny po posiłku ponad 11, 1 mmol) /l). Jeżeli wyniki budzą wątpliwości, wykonuje się dodatkowe badanie tolerancji glukozy, które pozwala wykryć stan przedcukrzycowy.
Podczas badania sprawdzana jest także hemoglobina glikowana, wskaźnik insulinooporności, obecność glukozy w moczu, a także wykonywane są testy na insulinę i peptyd C, które pozwalają ocenić aktywność komórek β i objętość insuliny produkcja.
Aby zdiagnozować cukrzycę typu 1, zwłaszcza w nietypowych przypadkach, zaleca się badanie krwi na obecność przeciwciał przeciwko komórkom β.
Pacjenta można także skierować do specjalistów (kardiologa, okulisty) na konsultację, aby zapobiec powikłaniom.
Lepiej poddać się pełnemu badaniu w jednej placówce medycznej, gdzie można szybko poddać się testom i uzyskać poradę lekarską. Nowoczesne centrum medyczne stworzyło warunki do szybkiego i wysokiej jakości badania pacjentów. Wyposażenie techniczne centrum medycznego pozwala na przeprowadzenie niezbędnych badań, a klinika zatrudnia doświadczonych lekarzy, którzy przepiszą leczenie i wyjaśnią wszelkie pojawiające się pytania.
Leczenie cukrzycy
Nie znaleziono jeszcze metod całkowitego pozbycia się tej choroby. Leczenie ma na celu ustabilizowanie stanu pacjenta, złagodzenie objawów i zapobieganie powikłaniom. Stosowanie się do wszystkich zaleceń pozwala pacjentom chorym na cukrzycę zminimalizować wpływ choroby na codzienne życie.
Leczenie farmakologiczne może obejmować terapię insuliną lub leki doustne obniżające poziom cukru we krwi. Insulina jest niezbędna pacjentom z cukrzycą typu 1, ponieważ rozwiązuje problem kompensacji metabolizmu węglowodanów i zapobiega rozwojowi hipo- i hiperglikemii. W drugim typie jest przepisywany w przypadku nieskuteczności innych środków, a także zgodnie ze wskazaniami (na przykład w czasie ciąży, znaczne zmniejszenie masy ciała, pewne powikłania).
Leki przeciwhiperglikemiczne są przepisywane pacjentom z drugim typem. W tej grupie znajdują się produkty o różnej zasadzie działania:
- zwiększenie wydzielania insuliny;
- zwiększenie wrażliwości na insulinę;
- zmniejszenie wchłaniania węglowodanów i innych;
Działają inaczej, ale ostatecznie pomagają przywrócić prawidłowy poziom glukozy we krwi.
Ustalenie programu leczenia, wybór leku lub ich kombinacji leży w gestii lekarza prowadzącego. Na wizytę do endokrynologa w poradni można umówić się ze skierowaniem od miejscowego terapeuty lub bez skierowania, za opłatą. Na konsultację można umówić się online lub telefonicznie.
Inne metody leczenia są również stosowane w połączeniu z lekami:
- dieta (dieta na cukrzycę koniecznie wiąże się z ograniczeniem węglowodanów),
- możliwa aktywność fizyczna,
- uzupełnienie niedoborów witamin i mikroelementów,
- regularne monitorowanie poziomu cukru.
W przypadku wystąpienia powikłań lub chorób współistniejących dodatkowo przepisuje się odpowiednie leczenie. Metody chirurgiczne (bariatria) stosuje się także w leczeniu cukrzycy, gdy inne metody są niewystarczająco skuteczne.
Możliwe komplikacje
Zaburzony metabolizm węglowodanów w cukrzycy wpływa na funkcjonowanie całego organizmu, jednak choroba najbardziej destrukcyjnie oddziałuje na naczynia krwionośne.
Typowe powikłania cukrzycy to:
- odwarstwienie siatkówki;
- niewydolność nerek;
- neuropatia;
- miażdżyca, która prowadzi do wielu poważnych problemów, w tym dławicy piersiowej, zawałów serca i udarów mózgu.
Choroba negatywnie wpływa na układ odpornościowy, powodując patologie skóry i stawów.
Najpoważniejszym powikłaniem jest śpiączka cukrzycowa. Ten stan może być spowodowany zbyt wysokim lub zbyt niskim poziomem cukru. W takich przypadkach pacjent wymaga pilnej opieki medycznej na oddziale intensywnej terapii.
Zapobieganie patologii
Środki zapobiegające cukrzycy częściowo pokrywają się z ogólnymi zaleceniami dotyczącymi utrzymania zdrowia i zapobiegania chorobom. Szczególnie uważnie powinny je obserwować osoby posiadające predyspozycje genetyczne:
- prowadzić aktywny tryb życia i kontrolować wagę;
- odżywiaj się prawidłowo, ograniczając spożycie szybkich węglowodanów (wypieki, słodycze itp. );
- porzucić złe nawyki (palenie, regularne spożywanie alkoholu);
- unikać niepotrzebnego stresu;
- Po 40. roku życia co roku kontroluj poziom cukru we krwi.
Aby nie przeoczyć rozwoju cukrzycy, wykryć ją we wczesnym stadium i pomóc organizmowi, należy monitorować sygnały ostrzegawcze i nie wahać się zgłosić do lekarza.

























